「便秘」とはどういう状態か?
一般の方でも,ごく普通の言葉として「便秘」という言葉を使っています.ただ,病院にいて患者さんの「便秘」の訴えを聞くと,その中身は様々です.「便秘」というと,例えば便が3日に1回しか出ないというように,便の回数が極端に少ないことをイメージされるかと思います.その一方で,同じように便に関するトラブルとして,便は出るけど硬くて肛門がよく切れること,便が出そうになるもののなかなか出てくれないなどを訴える方もあります.患者さんによっては,便の回数は普通なので,これらの症状は「便秘ではない」とご自分で思われていることもあります.
しかし.医学的には,便秘とは「本来体外へ排出すべき糞便を十分量かつ快適に排出できない状態」という言葉でまとめられます.従って,「便は出るけど硬くて肛門がよく切れること」「便が出そうになるもののなかなか出てくれないこと」も,便秘と言って良いことになります.
便秘新時代?
私は血液内科出身なので,専門外来で見る便秘とは,ほとんどが化学療法や医療用麻薬の副作用(有害事象)によって起こる便秘です.抗がん剤自体の副作用や,制吐剤の副作用でひどい便秘になるため,化学療法と下剤(酸化マグネシウムやラクツロースなど)を同時に使ってもらい,それが効かない場合は,刺激性下剤(プルゼニドやセンノサイドなど)を用いることで対応していました.現在は一般内科医として,特に原因のない便秘(機能性便秘)に対して治療を行なっていますが,使用する薬剤は概ね上述の通りでした.
しかし,便の量を増やすお薬(酸化マグネシウム)→量が少ないと効かず,少し増やすと下痢になる,刺激性下剤(プルゼニドやセンノサイド)が聞きすぎて下痢になる,など全ての患者さんの便の調整がうまくいくわけではありませんでした.
しかし,近年便秘に対して使用できる薬剤が増えており,便秘新時代とも言われているようです.従来の薬を置き換えるほど.新薬が効果・安全性ともに優れているわけではないように思いますが,それでも従来の薬でうまく調整が付かなかった方でも,ちょうどいい具合に便の調整がつくこともあり,試して見る価値はあるように思われます.
便秘症の診断基準
国際的には,便秘症(便秘に対して,医学的に検査・治療が必要な状態)は,「ローマ基準」の機能的便秘の診断基準が広く用いられています.日本の「便秘症ガイドライン2017」では,ローマ基準を改変し,次のような診断基準を使用しています.
1.便秘症の診断基準
以下の6項目のうち、2項目以上を満たす
- 排便の4分の1超の頻度で、強くいきむ必要がある。
- 排便の4分の1超の頻度で、兎糞状便または硬便(BSFSでタイプ1か2)である。
- 排便の4分の1超の頻度で、残便感を感じる。
- 排便の4分の1超の頻度で、直腸肛門の閉塞感や排便困難感がある。
- 排便の4分の1超の頻度で、用手的な排便介助が必要である(摘便・会陰部圧迫など)。
- 自発的な排便回数が、週に3回未満である。
2.「慢性」の診断基準
6ヶ月以上前から症状があり、最近3ヶ月間は上記の基準を満たしていること。
便秘症の分類
| 原因分類 | 症状分類 | 原因疾患 | |
| 器質性 | 狭窄性 | 大腸癌、クローン病、虚血性大腸炎など | |
| 非狭窄性 | 排便回数減少型(週3回未満,硬便) | 巨大結腸など | |
| 排便困難型 | 直腸瘤、直腸重積、巨大直腸、小腸瘤、S状結腸瘤など | ||
| 機能性 | 排便回数減少型(週3回未満,硬便) | 特発性症候性:代謝・内分泌疾患、神経・筋疾患、膠原病、 便秘型過敏性腸症候群など薬剤性:向精神薬、抗コリン薬、オピオイド系薬など | |
| 排便困難型 | 硬便による排便困難・残便感(便秘型過敏性腸症候群など)
硬便による排便困難・残便感(便秘型過敏性腸症候群など)骨盤底筋協調運動障害腹圧(怒責力)低下直腸感覚低下直腸収縮力低下など |
||
便秘症の治療
症状から排便回数減少型か排便困難型に分類します.問診や身体所見で大腸癌や,神経疾患,怒責力の低下,腹圧の低下,直腸感覚の低下がないか確認します.そして,症状が排便回数減少型であれば,食物繊維の摂取量を確認し,不足があればまずは食物繊維の摂取を促します.食物繊維の摂取が十分でも排便が乏しい場合は,順次下剤をトライしていくことになります.
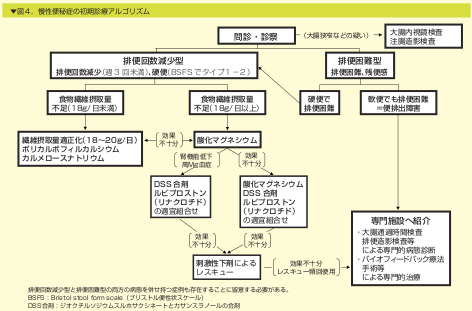
慢性便秘症の初期治療アルゴリズム (慢性便秘症診療ガイドライン2017より改変)